Dans le parcours souvent sinueux de la conception, l’étape du spermogramme est redoutée par de nombreux hommes. Lorsque les résultats tombent et affichent le diagnostic de « Tératospermie sévère » avec un taux de formes typiques de 0% (ou 100% de formes atypiques), le choc est violent. Ce chiffre absolu, froid et mathématique, sonne souvent comme une sentence d’infertilité définitive. L’interprétation immédiate est souvent catastrophique : « Je suis stérile », « Mes spermatozoïdes sont des monstres », « Nous n’aurons jamais d’enfant ».
Pourtant, la réalité biologique est infiniment plus nuancée que cette lecture brute. En médecine de la reproduction, la morphologie (la forme) n’est qu’un paramètre parmi d’autres, et avoir 100% de spermatozoïdes classés « atypiques » selon les critères ultra-stricts de la classification moderne de Kruger ne signifie pas qu’il n’y a pas de matériel génétique viable. Si la probabilité d’une conception naturelle chute drastiquement, la paternité biologique reste tout à fait accessible, et même probable, grâce aux avancées spectaculaires de la Procréation Médicalement Assistée (PMA). Ce dossier complet décrypte ce diagnostic effrayant pour vous aider à comprendre pourquoi tout espoir est loin d’être perdu.
Les points clés à retenir
- 🔬 Une sévérité relative : La classification de Kruger est impitoyable. Un spermatozoïde est classé « atypique » à la moindre imperfection mineure. Un score de 0% de formes typiques ne signifie pas que tous les spermatozoïdes sont inaptes à féconder, mais qu’ils ne sont pas « parfaits ».
- 🧬 Forme vs Contenu : Il faut distinguer l’enveloppe du contenu. Un spermatozoïde morphologiquement imparfait peut transporter un ADN (patrimoine génétique) parfaitement sain et intègre.
- 🚫 Le filtre naturel : Avec 100% d’atypiques, la glaire cervicale et la coque de l’ovule (zone pellucide) agissent comme des barrières infranchissables. La grossesse spontanée est donc très rare, mais théoriquement jamais impossible si le nombre total est élevé.
- 💉 L’ICSI comme solution : La fécondation in vitro avec micro-injection (ICSI) est la réponse standard. Elle permet de contourner le problème de « pénétration » en insérant le spermatozoïde directement dans l’ovule.
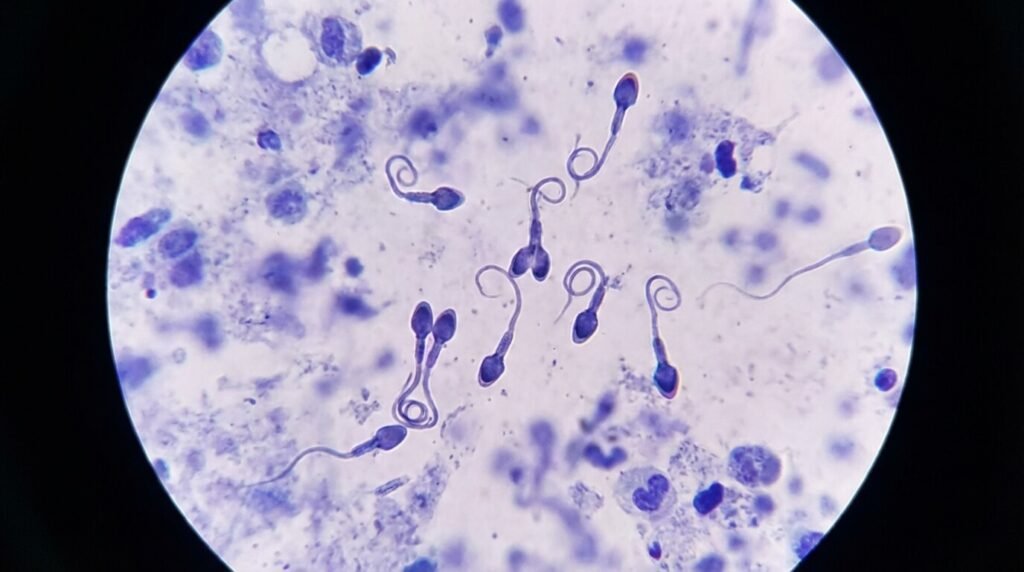
Décrypter le Spermogramme : Que signifie réellement « Atypique » ?
Pour dédramatiser, il faut comprendre comment les biologistes notent les gamètes. En France et dans le monde, on utilise principalement deux classifications : celle de David modifiée et, plus sévère encore, celle de Kruger.
Dans la classification de Kruger (souvent utilisée pour décider d’une FIV), un spermatozoïde doit être parfait sur tous les points pour être classé « typique ».
Les biologistes observent trois segments distincts au microscope :
- La Tête (Acrosome) : Elle contient le noyau avec l’ADN et les enzymes nécessaires pour percer l’ovule. Les anomalies de tête (tête épingle, tête macrocéphale, tête double, vacuoles) sont les plus pénalisantes pour la fécondation naturelle car elles empêchent la reconnaissance et la fixation sur l’ovule.
- La Pièce intermédiaire : C’est le « moteur » énergétique rempli de mitochondries. Si elle est angulée, trop épaisse ou grêle, le spermatozoïde nage mal ou tourne en rond.
- Le Flagelle (La queue) : C’est le gouvernail. S’il est court, double, enroulé ou absent, la mobilité est compromise.
Lorsque le compte-rendu indique 100% de formes atypiques, cela signifie que sur l’échantillon observé (généralement 100 ou 200 spermatozoïdes), le biologiste n’en a trouvé aucun qui soit strictement parfait.
Cependant, un spermatozoïde qui a juste un flagelle légèrement coudé sera classé « atypique ». Pourtant, s’il est pris par une micropipette et injecté dans l’ovule, il donnera un embryon tout à fait normal. L’atypie n’est pas synonyme de « mutation génétique » ou de « monstruosité ». C’est un défaut d’architecture cellulaire.
Les Causes et Facteurs Aggravants : Est-ce irréversible ?
La tératospermie peut être constitutionnelle (liée à la génétique de l’homme) ou acquise (liée à l’environnement). Avant de se lancer en PMA, il est crucial d’identifier les causes réversibles pour tenter d’améliorer le score, car la spermatogenèse (cycle de fabrication des spermatozoïdes) dure environ 74 jours. Un nouveau spermogramme à 3 mois peut montrer des résultats très différents.
Les causes environnementales et toxiques :
C’est la première piste à explorer. Le stress oxydatif détruit la structure des cellules.
- La chaleur : Les testicules doivent être à 35°C. Le port de pantalons serrés, les bains chauds, le travail assis prolongé (chauffeurs routiers) ou l’ordinateur sur les genoux augmentent la température et déforment les spermatozoïdes.
- Le tabac et l’alcool : Ce sont des pourvoyeurs massifs de radicaux libres qui altèrent la morphologie. L’arrêt du tabac permet souvent une récupération significative de la qualité spermatique en 3 à 6 mois.
- La fièvre : Un épisode grippal avec une fièvre supérieure à 38,5°C dans les 3 mois précédant l’examen peut entraîner une tératospermie transitoire massive.
La cause anatomique fréquente : Le Varicocèle
Il s’agit d’une dilatation variqueuse des veines du cordon spermatique (une varice sur le testicule, souvent à gauche). Cette stagnation de sang réchauffe le testicule et intoxique les spermatozoïdes avec des déchets métaboliques. Le varicocèle est une cause majeure de tératospermie sévère. Une intervention simple (embolisation radiologique ou chirurgie) permet parfois de restaurer une morphologie correcte et de permettre une conception naturelle ou une insémination simple.

Tableau : Impact des types d’anomalies sur la stratégie PMA
Toutes les tératospermies ne se valent pas. L’index d’anomalies multiples (IAM) est déterminant pour le choix de la technique.
| Type d’anomalie dominante | Conséquence biologique | Solution PMA recommandée |
|---|---|---|
| Anomalies du Flagelle (court, enroulé, absent) | Mobilité nulle ou inefficace. Le spermatozoïde ne peut pas atteindre l’ovule. | ICSI (Le biologiste l’injecte directement). Très bon pronostic. |
| Anomalies de la Tête (allongée, irrégulière) | Impossibilité de se fixer à la zone pellucide de l’ovule ou de la traverser. | ICSI classique. Pronostic bon si l’ADN est intact. |
| Globozoospermie (Tête ronde sans acrosome) | Absence des enzymes nécessaires à la fécondation. Stérilité totale naturelle. | ICSI + Activation ovocytaire (Technique de pointe, cas rare). |
| Vacuoles nucléaires (Trous dans la tête) | Risque de fragmentation de l’ADN et de fausses couches précoces. | IMSI (Sélection à très fort grossissement x6000 pour trier). |
Le parcours médical : De l’échec naturel à la réussite en FIV
Si le diagnostic de tératospermie sévère (100% atypique) est confirmé par un second spermogramme à 3 mois d’intervalle, la stratégie médicale s’oriente quasi-systématiquement vers la Fécondation In Vitro (FIV).
L’Insémination Artificielle (IAC), qui consiste à déposer le sperme dans l’utérus, est généralement inutile ici, car les spermatozoïdes déformés ne réussiront pas l’étape suivante (féconder l’ovule).
La technique reine : L’ICSI (Injection Intra-Cytoplasmique de Spermatozoïde)
C’est la révolution qui a permis aux hommes souffrant de tératospermie sévère de devenir pères. Dans cette technique, on ne demande pas au spermatozoïde de faire le travail. Le biologiste, armé d’un microscope, sélectionne visuellement le spermatozoïde « le moins abîmé » ou le plus mobile de l’échantillon. Il l’aspire dans une pipette microscopique et l’injecte directement au cœur de l’ovule de la conjointe.
On force ainsi la barrière de la fécondation. Une fois dedans, si l’ADN du spermatozoïde est bon, la division cellulaire commence et l’embryon se développe normalement.
L’IMSI : Pour aller plus loin
Si des échecs d’ICSI surviennent ou si la tératospermie est vraiment massive, on utilise l’IMSI. Le microscope grossit 6000 fois (contre 400 fois en ICSI). Cela permet de voir des détails infimes, comme des vacuoles (trous) dans le noyau du spermatozoïde, invisibles autrement. On sélectionne ainsi des gamètes à l’intégrité nucléaire parfaite, augmentant les chances d’implantation et réduisant le risque de fausse couche.
L’avis de l’expert : Gynécologue spécialiste de la Fertilité
« Je passe beaucoup de temps à rassurer les couples face à ce ‘100%’. C’est un chiffre qui fait peur, mais qui est un artefact de classification. En pratique clinique, une tératospermie isolée (avec un bon nombre et une bonne mobilité) a un excellent pronostic en ICSI. Ce qui m’inquiète plus, c’est la fragmentation de l’ADN spermatique. C’est un test complémentaire que je demande souvent. On peut avoir un spermatozoïde morphologiquement ‘moche’ mais avec un ADN intact (donc un beau bébé), et inversement un spermatozoïde ‘beau’ mais avec un ADN cassé. Ne vous fiez pas qu’à la forme extérieure. »
Impact sur la santé de l’enfant
Une question hante souvent les futurs parents : « Si le spermatozoïde est déformé, mon enfant sera-t-il malformé ? ».
La réponse scientifique est rassurante : NON.
La tératospermie est un défaut de la « carrosserie » ou du « moteur » du spermatozoïde, pas forcément un défaut du « plan de construction » (les chromosomes). Il n’y a pas de corrélation directe entre le pourcentage de formes atypiques et le taux de malformations congénitales chez l’enfant né par ICSI. Les risques sont sensiblement les mêmes que pour la population générale (avec une très légère augmentation liée aux techniques de PMA en général, mais pas spécifiquement à la tératospermie).
En conclusion, la tératospermie sévère 100% atypique est un obstacle mécanique à la procréation naturelle, mais elle n’est plus une fatalité. C’est une indication classique de FIV ICSI avec des taux de réussite très encourageants.
Foire Aux Questions (FAQ)
💊 Les compléments alimentaires (Zinc, Vitamines) sont-ils utiles ?
Oui, en cure de 3 à 6 mois. Les antioxydants (Zinc, Sélénium, Vitamine E, CoQ10, L-Carnitine) aident à protéger les spermatozoïdes du stress oxydatif lors de leur fabrication. On ne passe pas miraculeusement de 0% à 50% de formes typiques, mais on peut gagner quelques pourcents précieux et surtout améliorer la qualité de l’ADN (moins de fragmentation), ce qui optimise les résultats de la FIV.
📉 Peut-on concevoir naturellement par « miracle » ?
En biologie, le « jamais » n’existe pas. Si la numération (nombre de spermatozoïdes) est très élevée (polyspermie), la probabilité qu’un spermatozoïde « normal » caché dans la masse réussisse à féconder existe, même si elle est infime (moins de 1% par cycle). Cependant, compter là-dessus peut faire perdre un temps précieux, surtout si la conjointe a plus de 35 ans. La prise en charge médicale est recommandée sans tarder.
🔍 Le stress psychologique peut-il causer 100% d’atypiques ?
Non. Le stress psychologique peut jouer sur la libido, sur le volume de l’éjaculat ou causer des troubles de l’érection, mais il n’a pas le pouvoir de déformer massivement la tête des spermatozoïdes lors de la spermatogenèse. Une tératospermie aussi sévère a une cause physiologique, génétique, thermique ou toxique, mais pas « mentale ».